Zespół metaboliczny, otyłość brzuszną i choroby sercowo- naczyniowe można leczyć dietą eliminacyjno-rotacyjną
Zespół metaboliczny charakteryzuje się otyłością brzuszną. Tak zwana „oponka” na brzuchu, to często bagatelizowany objaw zaburzeń metabolicznych, które nieuchronnie prowadzą do ciężkich powikłań – chorób przewlekłych, które składają się na zespół chorób zwanych syndromem X, czy syndromem metabolicznym.
Medycyna Stylu Życia, oparta na spersonalizowanym programie żywieniowym, pozwala skutecznie leczyć zespół metaboliczny.
Zespół Metaboliczny, czyli otyłość typu „jabłko”
Jeśli masz tendencję do tycia, a nadmiar Twojej tkanki tłuszczowej zwykł gromadzić się w okolicach brzucha, z pewnością już wiesz, że posiadasz sylwetkę typu „jabłko” oraz skłonność do otyłości brzusznej (in. androidalnej, wisceralnej). Niestety ten typ otyłości i związany z nim zespół zaburzeń metabolicznych, z trudem poddaje się leczeniu farmakologicznemu, a jest szczególnie niebezpieczny dla zdrowia i znacząco skraca długość życia. Jednocześnie zespół metaboliczny powoduje istotne obniżenie jakości życia.
Nie czekaj aż Twój problem się pogłębi – zacznij leczenie już dziś! W klinice VIMED mamy już wiele lat doświadczenia w skutecznym leczeniu otyłości brzusznej i towarzyszącego jej zespołu metabolicznego.
Jak Zespół Metaboliczny zagraża Twojemu zdrowiu?
Winowajcą otyłości typu „jabłko” jest tzw. tłuszcz trzewny, powstający w wyniku zaburzeń metabolicznych, który osadza się w tkance podskórnej, a także wokół narządów wewnętrznych jamy brzusznej. Ta nieprawidłowa i bardzo rozległa tkanka tłuszczowa nieustannie uwalnia do krwi toksyczne substancje i powoduje liczne stany zapalne w organizmie. W rezultacie rozwijają się:
- choroby sercowo-naczyniowe (nadciśnienie, zawał serca, udar mózgu);
- insulinooporność i cukrzyca typu 2;
- stłuszczenie i niewydolność wątroby;
- zwiększone ryzyko zachorowania na nowotwory.
Czy Zespół Metaboliczny to także Twój problem ? Czy usłyszałaś taką diagnozę od swojego lekarza? A może znajdujesz się w grupie ryzyka?
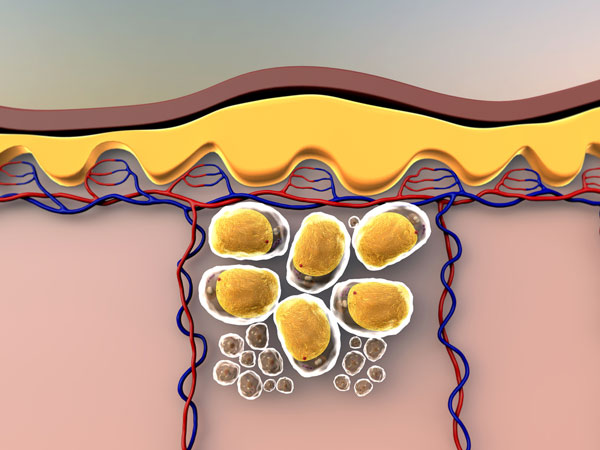
Tkanka tłuszczowa – konsekwencje zaburzeń metabolicznych
Otyłość brzuszna rozwija się szybko i podstępnie, przez długi czas usypiając naszą czujność. Zarówno kobiety, jak i mężczyźni znajdują wiele racjonalnych wytłumaczeń swojego stanu, mówiąc: “Nie mogę schudnąć po ciąży”, “Wszyscy mężczyźni w mojej rodzinie tak wyglądają” czy “To na pewno objaw problemów jelitowych!”.
Tymczasem nadmiar tłuszczu trzewnego coraz bardziej upośledza pracę naszych organów wewnętrznych, prowadząc do degeneracji narządów wewnętrznych i do rozwoju pełnoobjawowego zespołu metabolicznego.
Wbrew obiegowym opiniom tkanka tłuszczowa nie jest tylko magazynem energetycznym organizmu, lecz także niezwykle aktywną metabolicznie, tkanką o poważnej funkcji wydzielniczej, hormonalnej i regulującej. W świetle najnowszych badań okazuje się, że tkanka tłuszczowa odgrywa kluczową rolę w powstawaniu zespołu metabolicznego, będącego połączeniem otyłości i insulinoporności, a ich wspólnym mianownikiem okazuje się stan zapalny.
Otyłość, pojawia się w wyniku dodatniego bilansu energetycznego, kiedy zaburzeniu ulegają procesy metabolizmu oraz procesy przepływu informacji wewnątrz organizmu. Potem następuje proces kaskadowy: stres oksydacyjny w komórkach organizmu, z którym rozregulowany organizm nie może sobie poradzić, wywołuje właśnie stan zapalny.
Komórki organizmu stopniowo tracą zdolność do usuwania substancji toksycznych i naprawy uszkodzonych tkanek.
Wielonarządowe skutki stresu oksydacyjnego i stanu zapalnego składają się na obraz zespołu metabolicznego (nazywanego często zespołem X), narażając nas na zawał serca, udar mózgu, cukrzycę typu 2, stłuszczenie i niewydolność wątroby czy zachorowanie na rozmaite nowotwory.
Czym jest zespół metaboliczny i jak bardzo zagraża Twojemu zdrowiu?
Zespół metaboliczny nie stanowi odrębnej jednostki chorobowej – jest to zespół współwystępujących i powiązanych ze sobą zaburzeń metabolicznych stanowiących czynniki ryzyka rozwoju chorób sercowo-naczyniowych i cukrzycy typu 2. Aby stwierdzić zespół metaboliczny, muszą być spełnione co najmniej trzy z pięciu kryteriów (wytyczne Międzynarodowej Federacji Diabetologicznej z 2009 roku):
- zwiększony obwód talii: w populacji europejskiej: ≥80 cm u kobiet i ≥94 cm u mężczyzn;
- stężenie triglicerydów >150 mg/dl lub leczenie hipertriglicerydemii;
- stężenie frakcji cholesterolu HDL < 50 mg/dl u kobiet oraz <40 mg/dl u mężczyzn lub leczenie tego zaburzenia lipidowego;
- ciśnienie tętnicze skurczowe ≥130 mm Hg lub rozkurczowe ≥85 mm Hg, bądź leczenie rozpoznanego wcześniej nadciśnienia tętniczego;
- poziom glukozy w osoczu na czczo ≥100 mg/dl (5,6 mmol/l) lub leczenie farmakologiczne cukrzycy typu 2.

Pierwsze objawy sygnalizujące rozwój Zespołu Metabolicznego
- Za istotne czynniki sprawcze zespołu metabolicznego uważa się otyłość brzuszną i oporność na insulinę. Składowe zespołu metabolicznego są istotnymi czynnikami ryzyka miażdżycy, zakrzepicy, nadciśnienia tętniczego, hiperinsulinemii.
- Na pierwszym miejscu objawów wysuwa się otyłość brzuszna. Nadciśnienie tętnicze, najczęściej występująca składowa zespołu metabolicznego, może w początkowym okresie objawiać się jedynie zmianami rytmu dobowego ciśnienia tętniczego (brak obniżenia ciśnienia tętniczego w nocy).
- Nieleczony zespół metaboliczny prowadzi do wystąpienia cukrzycy typu 2 i przedwczesnego rozwoju miażdżycy oraz ich powikłań.
Źródło: Interna Szczeklika 2018
Niekorzystne efekty spektrum chorób zespołu metabolicznego (zespołu X) dotykają niemal wszystkich narządów, znacznie pogarszając ich funkcjonowanie.
Wybrane powikłania zespołu metabolicznego to między innymi:
- choroba wieńcowa, zawał mięśnia sercowego i niewydolność serca
- udar mózgu i jego powikłania neurologiczne
- upośledzenie funkcji nerek, prowadzące do ich uszkodzenia i konieczności dializ lub przeszczepu
- upośledzenie funkcji wątroby, prowadzące do jej stłuszczenia, następnie niewydolności do konieczności przeszczepu włącznie
- pełnoobjawowa cukrzyca typu II leczona insuliną
- zmiany drobnych naczyń krwionośnych np. siatkówki oka prowadzące do pogorszenia wzroku, a nawet ślepoty
- zaburzenia hormonalne, bezpłodność, przyspieszone procesy starzenia się
- zwiększone ryzyko nowotworów np. jelita grubego, sutka, endometrium czy prostaty
- bezdech senny i związane z nim niedotlenienie mózgu i mięśnia sercowego

Zespołowi Metabolicznemu często towarzyszą także
- zaburzenia krzepnięcia krwi i fibrynolizy,
- osteoporoza,
- zespół bezdechu nocnego,
- podwyższony poziom homocysteiny czy kwasu moczowego we krwi.
GLUKOZA
Oznaczenie poziomu glukozy we krwi pozwala określić gospodarkę węglowodanów w organizmie. Upośledzenie regulacji metabolizmu glukozy lub cukrzyca należą do kryteriów rozpoznania zespołu metabolicznego zalecanych przez WHO.
LIPIDOGRAM – CHOLESTEROL CAŁKOWITY, HDL, LDL, TRÓJGLICERYDY (TG)
Lipidogram pozwala na ilościową ocenę frakcji trójglicerydów i cholesterolu.
Według kryteriów WHO stężenie lipidów, które pozwalają na stwierdzenie zespołu metabolicznego to:
- trójglicerydy powyżej 17 mmol/l (150 mg/dl);
- cholesterolu frakcji HDL < 0,9 mmol/l (35 mg/dl) u mężczyzn i < 1,0 mmol/l (39 mg/dl) u kobiet.
OCENA WRAŻLIWOŚCI NA INSULINĘ
Jest konieczna w celu rozpoznania zespołu insulinooporności dla osób niechorujących na cukrzycę. Oceniamy ją na podstawie wzajemnych relacji glikemii i insulinemii. W praktyce stosuje się oznaczenie insuliny na czczo. Według zaleceń Europejskiej Grupy do Badań nad Insulinoopornością kryteria rozpoznania są następujące:
- glikemia > 6,1 mmol/l
- RR ≥ 140/90 mm Hg
- trójglicerydy > 2,0 mmol/l lub cholesterol frakcji HDL < 1,0 mmol/l
- obwód talii: mężczyźni > 94 cm, kobiety > 80 cm
TSH
Pomiar hormonu tyreotropowego (TSH) pozwala na zdiagnozowanie niedoczynności tarczycy, która może być przyczyną otyłości.
BADANIE NIETOLERANCJI POKARMOWYCH KOD METABOLICZNY 200
Kod metaboliczny 200 to nowoczesny, cytotoksyczny test nietolerancji pokarmowej. Pierwotną przyczyną otyłości i niewłaściwego metabolizmu spożywanych składników odżywczych bardzo często są opóźnione nietolerancje pokarmowe.
Ten cytotoksyczny test jest w stanie zidentyfikować pokarmowe źródła zaburzeń metabolicznych, których wykluczenie z diety przyczyni się do wyeliminowania przewlekłego stanu zapalnego.


BADANIA GENETYCZNE
Badania genetyczne są bardzo przydatnym narzędziem nie tylko przy określeniu genetycznych predyspozycji do tycia, ale także stanowią fundament leczenia i terapii, która będzie skuteczna i bezpieczna dla osoby ze zdiagnozowanym zespołem metabolicznym.
Istnieje szereg genów, które wpływają na masę ciała. Badanie DNA 58 – Geno Dieta: Odchudzanie i Odżywianie pozwoli skomponować dietę zgodną z kodem genetycznym.
Zawiera ono takie informacje jak:
- analiza 58 najważniejszych genów związanych z prawidłową masą ciała;
- występowanie genetycznej skłonności do otyłości;
- rodzaj pożywienia, który jest przyczyną otyłości (czy są to tłuszcze i/lub węglowodany);
- podatność organizmu na występowanie efektu jojo;
- preferencje umiejscowienia tkanki tłuszczowej;
- stopień kontrolowania głodu i sytości;
- metabolizm i indywidualny poziom LDL, wapnia, homocysteiny i trójglicerydów;
- rodzaj i intensywność aktywności fizycznej, która jest najbezpieczniejsza dla organizmu i najskuteczniejsza w procesie odchudzania;
- ocena ponad 1000 rodzajów żywności w odniesieniu do danego profilu genetycznego.
Wiemy jak leczyć zespół metaboliczny i jego powikłania
Kluczem do uniknięcia zagrażających życiu chorób jest jak najszybsze wdrożenie kompleksowego leczenia nie tylko objawów i powikłań, ale przede wszystkim przyczyn otyłości brzusznej i zespołu metabolicznego.
Stosowana od ponad 10 lat w klinice Vimed – TERAPIA FENOTYPOWA, dzięki kompleksowemu działaniu – jest jedną z najskuteczniejszych terapii celowanych w leczeniu chorób cywilizacyjnych i dietozależnych.
Przełom w leczeniu zespołu metabolicznego – Terapia Fenotypowa
Leczenie objawów – w postaci nadciśnienia, cukrzycy, podwyższonego cholesterolu czy miażdżycy – to za mało! W klinice VIMED precyzyjnie uderzamy w źródło choroby, by nie tylko pozbyć się problemu otyłości brzusznej, skutecznie zlikwidować stany zapalne i wywołujące je zaburzenia metaboliczne, ale także by uchronić Pacjenta przed długofalowymi skutkami zespołu metabolicznego. Daj sobie szansę na długie i zdrowe życie!
Ponieważ zespół metaboliczny nie jest odrębną jednostką chorobową, lecz stanowi grupę współwystępujących i powiązanych ze sobą zaburzeń metabolicznych, jego leczenie wymaga całościowego (holistycznego) spojrzenia na organizm każdego Pacjenta.
Powszechnie stosowane we współczesnej medycynie leczenie objawowe poszczególnych dolegliwości wynikających z zespołu metabolicznego – nadciśnienia, cukrzycy czy podwyższonego cholesterolu – nie dość, że nie przynosi zadowalających efektów (w postaci trwałego ustabilizowania parametrów), to jeszcze oddala nas od faktycznej przyczyny zaburzonej homeostazy całego organizmu.
Tymczasem jedynie poprzez synergię różnych działań – sięgających do źródła problemu – jesteśmy w stanie wyregulować procesy metaboliczne zachodzące w całym organizmie, a co za tym idzie: poprawić wyniki profilu lipidowego, obniżyć ciśnienie tętnicze krwi oraz uregulować stężenia glukozy we krwi (poprzez zwiększenie wrażliwości tkanek na insulinę).

Najskuteczniejsze leczenie to kompleksowa, celowana i spersonalizowana Terapia Fenotypowa
Specjaliści kliniki VIMED, opierając się na najnowszych badaniach naukowych, już ponad 10 lat temu opracowali unikalną Terapię Fenotypową, która oprócz niwelowania objawów, pozwala zlikwidować przyczyny problemu, czyli zaburzenia metaboliczne.
Terapia Fenotypowa to holistyczna metoda nakierowana na wyeliminowanie czynników wywołujących przewlekły, często ukryty stan zapalny w organizmie.
Niezbędne jest uzyskanie efektu synergii
Jednym z kluczowych elementów terapii jest zabiegowe wspomaganie procesów oczyszczania, regeneracji i odżywiania komórkowego. Mobilizuje się w ten sposób naturalne mechanizmy obronne, zwiększa sprawność narządów odpowiedzialnych za oczyszczanie, przywraca homeostazę oraz reguluje procesy metaboliczne zachodzące w organizmie. Na kompleksową terapię składają się unikalne, zaawansowane badania diagnostyczne, postępowanie żywieniowe pod opieka doświadczonych specjalistów oraz zabiegi medycyny fizykalnej, czyli rehabilitacji komórkowej – są to zabiegi usprawniające procesy komórkowe na poziomie molekularnym.
Leczenie polega przede wszystkim na identyfikacji pokarmów wywołujących stan zapalny i czasowym lub stałym wdrożeniu diety eliminacyjnej, z jednoczesnym zastosowaniem zabiegów medycyny fizykalnej. Zabiegi mają na celu wspomaganie procesów detoksykacji oddychania i odżywiania komórek organizmu. Dzięki nim wspomagamy funkcje wszystkich narządów, w tym szczególnie wątroby oraz redukujemy stan zapalny.
Rezultaty takiej procedury terapeutycznej to poprawa przyswajania składników odżywczych, usunięcie toksyn i złogów ze wszystkich “zakamarków” organizmu, przywrócenie witalności komórkom i zbudowanym z nich narządom, uregulowanie procesów metabolicznych i usunięcie przyczyny choroby – przewlekłego stanu zapalnego.
Ogólny schemat Terapii Fenotypowej
– każdorazowo personalizowanej do specyficznych cech fenotypowych i uwarunkowań każdego Pacjenta
1. Postępowanie diagnostyczne
- test cytotoksyczności składników pożywienia Kod Metaboliczny 200,
- rozbudowana diagnostyka morfologiczna i biochemiczna krwi,
- medyczne badanie składu ciała i poziomu odżywienia komórkowego,
- pomiary antropometryczne,
- USG jamy brzusznej, wątroby i dróg żółciowych.
2. Postępowanie zabiegowe
- program zabiegów dobierany jest na podstawie badań lekarskich i stanu zdrowia pacjenta.


3. Postępowanie żywieniowe
- odpowiednie postępowanie żywieniowe, oparte o wyniki testu Kod Metaboliczny 200,
- eliminacja składników pożywienia odpowiedzialnych za niepożądane reakcje pokarmowe,
- zapewnienie w diecie podaży składników odżywczych, witamin i składników mineralnych,
- regulacja pracy przewodu pokarmowego, przywrócenie prawidłowego składu mikrobiomu w jelitach.
Czas trwania leczenia Zespołu Metabolicznego uzależniony jest od stopnia zaawansowania choroby.
Aby osiągnąć wymarzone efekty w leczeniu zespołu metabolicznego i pozbyć się ryzyka związanego z rozwojem chorób przewlekłych, pacjent musi zastosować się w 100% do stworzonego przez specjalistów indywidualnego Planu Terapii.
Klinika VIMED jest placówką medyczną, w której nad zdrowiem każdego Pacjenta czuwa zespół doświadczonych specjalistów: lekarzy, specjalistów medycyny funkcjonalnej, dietetyków i fizjoterapeutów.
Centrum Medyczne VIMED. Pierwsza w Polsce Klinika Medycyny Stylu Życia – Już w 2006 roku wdrożyliśmy personalizowane, funkcjonalne leczenie trudnych przypadków nadwagi i otyłości i wielu innych chorób związanych z zaburzeniami metabolizmu.
Pierwsze pozytywne efekty Terapii Fenotypowej w wielu wypadkach można dostrzec już po 14 dniach od rozpoczęcia leczenia!
Nie idź na kompromis z zespołem metabolicznym! Jeżeli masz już dość:
- nadwagi i otyłości
- nadużywania leków na serce, na nadciśnienie, na cukrzycę, na trzustkę
- monitorowania cukru
- zaburzeń lipidowych
- normalizowania glikemii
- ciągłych pomiarów ciśnienia krwi
- przewlekłego zmęczenia i złego samopoczucia
- bezdechów sennych i nieprzespanych nocy
- bólu stawów
- obrzęków, uczucia ciężkości i braku energii
- nieprawidłowych wyników badań diagnostycznych
- problemów z ułożeniem zdrowej diety
zgłoś się do naszego lekarza i pożegnaj się z zespołem metabolicznym. Postaw na zdrowie, profesjonalizm i bezpieczeństwo.
Jesteśmy placówką medyczną i grupa specjalistów złożona z lekarzy, dietetyków i fizjoterapeutów, będzie czuwać nad Twoim powrotem do zdrowia!
Najnowsze, przełomowe rozwiązanie w leczeniu otyłości brzusznej i zespołu metabolicznego. Dziś dysponujemy już odpowiednią wiedzą i od ponad 10 lat skutecznie leczymy zaburzenia metaboliczne, w tym insulinooporność, dyslipidemie, nadciśnienie tętnicze, otyłość androidalną (trzewną).

Co jeszcze zyskasz, poddając się Terapii Fenotypowej?
- odzyskasz swoje ciało i swoje życie wraz z dobrym samopoczuciem
- zmniejszenie masy ciała oraz obwodów talii, ud i bioder
- pozbędziesz się opornej tkanki tłuszczowej z okolic brzucha i narządów
- poprawę wrażliwości na insulinę, unormowanie poziomu glukozy we krwi
- lepsze wchłanianie i przyswajanie składników odżywczych
- poprawę wyników badań krwi, w tym obniżenie poziomu cholesterolu, trójglicerydów, homocysteiny
- obniżenie dawek przyjmowanych leków
- likwidację przewlekłego stanu zapalnego głównej przyczyny groźnych chorób przewlekłych
- zmniejszenie ryzyka wystąpienia ciężkich powikłań, tym chorób krążenia, cukrzycy typu II, zawału, udaru, choroby nowotworowej
- wyregulowanie gospodarki hormonalnej
- zmniejszenie i likwidację uciążliwych obrzęków
- odbudowę mikroflory jelitowej
- oszczędności finansowe na kosztach leczenia zespołu metabolicznego i jego powikłań
Poprawa wyników badań – parametrów krwi, jest jednym z kluczowych elementów zmniejszenia indywidualnego ryzyka chorób cywilizacyjnych (przewlekłych), będących następstwem zespołu metabolicznego.
Postaw na zdrowie, My wiemy jak Ci pomóc! Zapewniamy Ci profesjonalizm i bezpieczeństwo.
Najnowsze, przełomowe rozwiązanie w leczeniu otyłości brzusznej i zespołu metabolicznego.
Dysponujemy odpowiednią wiedzą i skutecznie leczymy zaburzenia metaboliczne, w tym insulinooporność, dyslipidemie, nadciśnienie tętnicze, otyłość androidalną (trzewną). Wiemy jakie czynniki leżą u podłoża tych chorób, rozumiemy mechanizmy zapalne, alergiczne, immunologiczne, komórkowe, które wpływają na ich przebieg.
Zaufało nam już tysiące pacjentów, którzy po przejściu Terapii Fenotypowej zaobserwowali u siebie spektakularne efekty – wyciszenie choroby, poprawę wyników badań, normalizację poziomu glukozy, cholesterolu, homocysteiny czy gospodarki hormonalnej we krwi, utratę opornej tkanki tłuszczowej trzewnej czy uregulowanie ciśnienia krwi. Odzyskali zgrabną sylwetkę, lepszą kondycję, pewność siebie i radość z życia, znacząco obniżyli swój wiek biologiczny.
Ponadto:
- Ponad 12 lat doświadczenia
- 40 000 zadowolonych pacjentów
- Jako jedyna klinika w Polsce posiadamy osobistą rekomendację światowej sławy biochemika, profesora Colina Campbella, autora największych na świecie badań dotyczących odżywiania!

Zobacz efekty naszej terapii w leczeniu Zespołu Metabolicznego
Zaufało nam już tysiące pacjentów, którzy po przejściu Terapii Fenotypowej zaobserwowali u siebie spektakularne efekty – regulację masy ciała, wyciszenie choroby, poprawę wyników badań, normalizację poziomu glukozy, cholesterolu, homocysteiny czy gospodarki hormonalnej we krwi, utratę opornej tkanki tłuszczowej trzewnej czy uregulowanie ciśnienia krwi.
Odzyskali zgrabną sylwetkę, lepszą kondycję, pewność siebie i radość z życia, znacząco obniżyli swój wiek biologiczny.
Co to jest Medycyna Funkcjonalna?
Medycyna funkcjonalna stara się odpowiedzieć na pytanie: „Dlaczego ta osoba ma tę chorobę?” W medycynie konwencjonalnej lekarz zajmuje się pacjentem, w zależności od swojej specjalizacji: np. diabetologii, koncentrując się na chorobie. Patrzy tylko na specyficzne dla jego specjalizacji objawy choroby i tylko te objawy leczy, tymi samymi zresztą sposobami u wszystkich pacjentów.
W medycynie funkcjonalnej lekarz widzi pacjenta holistycznie, jako całość psychosomatyczną. Szuka początków – przyczyn choroby – zaburzeń określonych funkcji organizmu na poziomie komórkowym i sub komórkowym – molekularnym (jądro komórki, mitochondria, geny).
Specjaliści medycyny funkcjonalnej “prześwietlają” życie pacjenta, analizują styl życia, czynniki biochemiczne, genetyczne, immunologiczne i środowiskowe, w celu zidentyfikowania przyczyn choroby i znalezienia metod, które pomogą przywrócić optymalne zdrowie poprzez usprawnienie zaburzonych funkcji.
Cechy Medycyny Funkcjonalnej:
- oparta na badaniach naukowych i doświadczeniach klinicznych
- ukierunkowana na długotrwałe wzmocnienie organizmu w celu leczenia istniejących chorób i zapobiegania chorobom w przyszłości
- analizując czynniki środowiskowe, równoważy wewnętrzne i zewnętrzne czynniki wpływające na stan organizmu
- jest spersonalizowana na poziomie immunologicznym i genetycznym – uwzględnia biochemiczną indywidualność człowieka
- zorientowana na człowieka, jako psychofizyczną całość, której funkcjonowanie odbiega od prawidłowości, a nie na chorobę, którą organizm sam powinien zwalczyća lekarz może mu jedynie w tym pomóc
- reguluje funkcje organizmu człowieka, a nie tylko likwiduje lub maskuje objawy, tak, aby nie były potrzebne leki, które działają tylko objawowo
- jest ukierunkowana na odpowiednie żywienie (w tym kliniczne zastosowanie witamin, minerałów i innych składników odżywczych),
- zwraca uwagę na usprawnienie procesów detoksykacji organizmu,
- docenia rolę medycyny manualno-rehabilitacyjnej (zabiegi medycyny fizykalnej)
- interesuje się także technikami radzenia sobie ze stresem.
Efekty terapii uzależnione są od indywidualnych preferencji zdrowotnych Pacjenta.